Ein Kardiologe berichtet aus seinem Berufsalltag
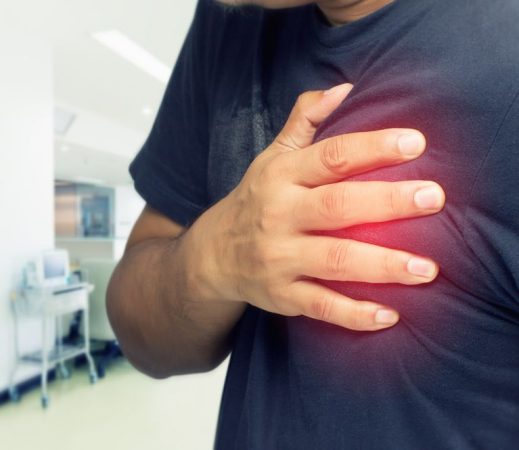
Stress kann krank machen. Manchmal entpuppen sich Herzbeschwerden als Stresssymptom. Die Patienten haben Verspannungen, die Herzprobleme auslösen. Der Kardiologe Patrick Bode berichtet von der Ärzte-Odysee einer jungen Frau. Er kritisiert ein Gesundheitssystem, das keine Zeit mehr lässt für einen intensiven Kontakt zwischen Arzt und Patient.
Als Mediziner lernt man früh den Begriff der Ethik, insbesondere der Medizinethik, und des Berufsethos kennen. Was bedeuten diese Begriffe und warum sollte das Streben nach ethischem Handeln in der Medizin essenziell sein?
Ethisches oder moralisches Handeln bedeutet, sich beim Handeln nach Normen zu richten, die in gesellschaftlicher, sozialer, kultureller oder politischer Sicht allgemein als gut erachtet werden. Hierüber gilt es zu reflektieren, denn oft gibt es Dissens in der Interpretation des “guten” Handelns.
Aus medizinischer Sicht bedeutet ethisch richtig zu handeln, zuallererst dem Patienten nicht zu schaden (primum non nocere). Es bedeutet aber auch, neben dem Recht auf Selbstbestimmung des Patienten und dem Erhalt der Menschenwürde, die Behandlung durch den Arzt nach besten Wissen und Gewissen. Ist es im heutigen Gesundheitswesen überhaupt noch möglich, unsere ethischen Werte zu leben?
Beschwerden wie aus dem Nichts
Hierzu möchte ich Ihnen ein Fallbeispiel aus meinem medizinischen Alltag berichten, das mir lange zu denken gab. Im Herbst 2015 stellte sich eine Patientin mit dem vom Hausarzt geäußerten Verdacht auf Herzkranzgefäß-Erkrankung bei mir vor.
Mein Sprechzimmer betrat eine 30-Jährige, bedrückt wirkende, schlanke Frau, die meinen Händedruck und Augenkontakt nur flüchtig erwiderte und sich angespannt auf den Sprechzimmerstuhl setzte. Sofort berichtete die Patientin mit leiser Stimme und schneller Wortfolge über ein sie zutiefst beunruhigendes Gefühl der Beklemmung im Bereich des Herzens. Dieses Gefühl hielt zum Teil Tage an und war begleitet von Todesangst. Die Beschwerden seien erstmals im April “wie aus dem Nichts” aufgetreten, hätten einen stechenden Charakter in der linken Brust-Seite und seien in Häufigkeit und Dauer rasch zunehmend.
In der Befragung der Patientin bezüglich ihres Risikos für eine Herzkreislauf-Erkrankung zeigte sich weder ein Nikotinkonsum noch eine metabolische Störung (kein/e Cholesterin- , Harnsäure, Blutzucker-Ehöhung, Übergewicht, Bewegungsmangel ) oder eine genetische Belastung (keine Herzinfarkt- oder Schlaganfälle bei Verwandten 1. Grades). Außerdem berichtete die Patientin auf Nachfragen, dass diese Beschwerden nie bei körperlicher Aktivität aufgetreten seien.
Allein aufgrund der Anamnese, der Befragung der Patientin, bestand kein relevanter Anhaltspunkt für eine drohende Herzgefäßerkrankung. Dennoch führte ich eine körperliche Untersuchung durch, die an Herz, Lunge und Gefäßen keine erkannbare Auffälligkeit zeigte. Was mir auffiel: Die linke Schulter stand ausgeprägt hoch, was auf eine hohe einseitge Muskelspannung hindeutete. Beim Berühren des linksseitigen Brustkorbs, insbesondere der Brustmuskulatur fuhr die Patientin zusammen und gab den Schmerz an, der sie zu mir führte.
Bei genauerer Betrachtung der hinteren Brustwirbelsäule zeigten sich auch hier schwere linksseitige Muskelverhärtungen. Alles deutete zu diesem Zeitpunkt, also noch vor weiteren technischen Untersuchungen, auf eine muskuläre Verspannung als Grund für die Beschwerden hin.
Herzprobleme trotz Normalbefund: Was nun?
In den technischen Untersuchungen mittels Elektrokardiogramm (kurz EKG) und Herzultraschall (Echokardiogramm) zeigten sich wie zu erwarten Normalbefunde. Die Laborwerte schlossen noch in der Praxis einen Herzinfarkt aus. Ich versuchte mit dem Verweis auf das Fehlen jeglicher Hinweise auf eine Herz-Kreislauf-Erkrankung (insbesondere Herzinfarkt) die Patientin zu beruhigen. Vor dem Hintergrund der körperlichen Untersuchungs-Befunde schickte ich sie zum Orthopäden und einer Physiotherapeutin.
Ihre Familiensituation schilderte sie so: Sie hatte vor einem Jahr ihr drittes Kind entbunden, war in Teilzeit-Beschäftigung in einem IT-Unternehmen mit hohem Leistungsdruck und würde eigentlich in Eigenregie die Familie versorgen. Zudem habe ihre älteste Tochter seit April diesen Jahres Probleme beim Wechsel auf das Gymnasium.
Ich versuchte die Patientin vorsichtig auf einen möglichen Zusammenhang zwischen der hohen Belastung und ihren Beschwerden aufmerksam zu machen. Sie winkte ab und ging davon. Eine Woche später erhielt ich einen Anruf vom Hausarzt der Patientin, sie säße vor ihm nach gefäßchirurgischem Eingriff. Sie hätte ein leicht geschwollenes Bein aufgrund der kürzlich zurückliegenden Operation – leider aber erneut unter diesen schweren Herz-Schmerzen.
Was war passiert?
Die Patientin hatte am folgenden Tag einen Termin bei einem Orthopäden erhalten. Dieser hatte vor dem Kontakt mit der Patientin die Brust – und Halswirbelsäule röntgen lassen. Dann hatte er die aufgeregte Patientin in sein Sprechzimmer gerufen und ihr mitgeteilt, dass ihre Wirbelsäule in Ordnung sei. Sie habe wahrscheinlich „eher etwas am Herzen”.
Beim Verlassen der Praxis entdeckte die Patientin den ungeöffneten Arztbrief auf dem Tresen. Verunsichert lief sie in die nächstgelegene Klinik und sagte, sie glaube, dass sie einen Herzinfarkt habe. Da die Klinik über einen Herzkatheter-Messplatz verfügte, erfolgte die unverzügliche Herzkatheteruntersuchung, bei der sich völlig unauffällige Herzkrankzgefäße zeigten. Leider wurde bei der Untersuchung die rechte Beinarterie durchstochen, und es kam zu einem Gefäßeinriß. Dieser musste durch eine gefäßchirurgische Operation im Bereich der Arterie in einem weiteren Krankenhaus saniert werden.
Was ist die Moral von der Geschichte? In einem medizinisch gut versorgtem Land hatte eine Patientin hochtechnisierte und teure Diagnostik erhalten, die ihre Beschwerden nicht klärten und schon gar nicht linderten, sondern sogar noch eine nachhaltige Komplikation verursachten.
Gesundheitssystem: Keine “zuhörende” Medizin
Aus meiner Sicht haben wir in diesem Land ein relativ gut funktionierendes, hochmodernes Gesundheitssystem, das jedoch leider unter der sich breitmachenden Doktrin der Ökonomisierung im letzten Jahrzent zunehmend leidet. Verdichtung der Arbeitsabläufe zur Steigerung der Patientenzahlen sind die Folgen. Dies wiederum lässt eine differenzierte “zuhörende“ Medizin, die den Problemen auf den Grund geht, zunehmend verschwinden.
Hätte ich beim Gespräch mit der Patientin insbesondere vor der Verabschiedung doch noch mehr (unbezahlt) Zeit investieren und sie nachhaltiger über ihre Beschwerden aufklären müssen? Hätte der orthopädische Kollege nicht 80 Patienten am Tag, sondern vielleicht nur 60, dann hätte er die Ruhe und Zeit gehabt, meinen Brief zu lesen und die Patientin auch umfassend körperlich zu untersuchen.
Gäbe es keinen so hohen betriebswirtschaftlichen Druck in den Klinken, hätte man dann nicht einfach auf eine Herzkatheteruntersuchung verzichten können? Aristoteles würde uns sicherlich differenziert philosophisch darauf antworten. Aber welche Rolle spielen ethische Werte im Gesundheitswesen?
Dieser Fall aus dem medizinischen Alltag zeigt aus meiner Sicht sehr anschaulich, dass die Ökonomisierung in der Medizin – insbesondere im Bereich des Umgangs mit Menschen – eine verheerende Wirkung haben kann. Hätte die Orthopädin bzw. der Orthopäde die Zeit gehabt oder sich die Zeit genommen, meinen Brief zu lesen, wäre sicherlich ein anderes medizinisches Ergebnis herausgekommen.
Hätte die Ärztin der Klinik erst einmal in Ruhe die Patientin befragt und Vorbefunde eingeholt, wäre eine in den Körper eindringende und gefährdende Herzkatheter-Untersuchung unter Umständen unterblieben.
Somatische Probleme durch psychische Belastung
In diesem konkreten Fall zeigt sich zudem sehr repräsentativ, inwieweit eine eigentlich langanhaltende psychische Belastung somatische Probleme generieren kann. Diese psychischen Belastungen werden leider meist nur somatisch behandelt. So bestand bei der Patientin aufgrund der hohen psychischen Belastung (Kinder mit Problemen des Schulübertritts, Berufstätigkeit, Perfektionismus ….) eine sekundäre schwere Muskelverspannung, welche die Patienten letztlich zum Hausarzt und im zweiten Schritt zu mir führte .
Hier stünde neben einer primär somatischen Physiotherapie zur Linderung der muskulären Symptomatik eindeutig eine Psychotherapie, eine kognitive Verhaltenstherapie oder auch eine Gestalt-Therapie im Vordergrund. Meine Erfahrung aus 15 Jahren internistisch-kardiologischer Tätigkeit ist, dass meist psychische Faktoren ein essenzieller Bestandteil somatischer Erkrankungen sind. Behandelt man diese Patienten jedoch nicht ganzheitlich, sondern nur auf körperlicher Ebene wird man eine nachhaltige Genesung nicht erreichen .
So wäre auch in diesem Fall neben den genannten Therapien das Erlernen nachhaltig entschleunigender, entspannender Techniken von großer Wichtigkeit. Die derzeit wissenschaftlich beste Evidenz zeigt im Moment die Methode der MBSR (Mindfullness-Based Stress-Reduction), in der Yoga, Meditation und Körperwahrnehmung geschult werden.
Die Patientin befindet sich wieder in meiner Behandlung und zeigt sich heute nach sechsmonatiger Psychotherapie, sporadischer Physiotherapie sowie regelmäßiger Meditationstätigkeit ausgeglichen und völlig beschwerdefrei .

Dr. Patrick A. Bode ist Kardiologe, Facharzt für Innere Medizin und Notfallmedizin. Nach dem Studium war er zunächst als Assistenzarzt, dann von 2000 bis 2002 als Stationsarzt am Deutschen Herzzentrum München, Klinikum Rechts der Isar tätig. Danach bis 2015 Oberarzt und Leiter der interdisziplinären Ultraschall-Abteilung Klinik Schindlbeck, seit 2016 eigene ganzheitliche Facharzt-Praxis in Seefeld-Hechendorf in Bayern. www.kardiologie-Bode.de







Von meiner Bekannten höre ich oft in der letzten Zeit über die Herzbeschwerden. Ich werde ihr daher empfehlen, Herzuntersuchung beim Kardiologen zu machen, um seriöse Erkrankungen auszuschließen. Vielleicht muss sie auch zu einem Physiotherapeuten.
Ich habe seit Kurzem Brustschmerzen und habe Angst, dass es mit dem Herz verbunden sein kann. Ich muss es zugeben, dass es eine stressige Periode für mich ist. Das wird auf jeden Fall einen Einfluss darauf haben. Ich werde bald mit Yoga anfangen, aber ich glaube, dass ich am besten meinen Arzt kontaktieren soll. Danke für den Beitrag!
Stress macht auf jeden Fall krank, damit bin ich einverstanden. Ich habe eine sehr stressige Zeit erlebt. Ich hatte viel zu tun bei der Arbeit und habe dann Stress gesammelt. Folglich habe ich angefangen, Schmerzen in der Brust zu bemerken. Ganz furchtbar! Ich habe einen Internisten kontaktiert und er hat mir das bestätigt. Jetzt praktiziere ich Yoga und das hilft. Danke für den Beitrag!
Ich bin damit einverstanden, dass Herzprobleme eng zusammen mit Stress verbunden sind. Ich habe eine sehr stressige Zeit erlebt und folglich habe ich Schmerzen in der Brust bemerkt. Mein Arzt hat das bestätigt und jetzt versuche ich, stressfrei zu leben. Yoga kann dazu eine gute Idee sein. Danke für den Beitrag!
Ich war lange Zeit höherem Stress ausgesetzt und bemerkte einige Beschwerden am Herzen. Ich habe daraufhin einen Arzt für innere Medizin aufgesucht und ein EKG machen lassen. Wie Sie bereits anführen, zeigten sich auch bei mir Normalbefunde. Ich stimme Ihnen zu, dass langanhaltende psychische Belastung somatische Probleme generieren kann.
Vielen Dank, Herr Dr. Bode, dass Sie auf die oft fehlende Zeit der Ärzte aufmerksam machen und den betriebswirtschaftlichen Druck. Mein Facharzt für Innere Medizin und meine Zahnärztin sind positive Beispiele, dass es auch anders gehen kann. Tendenziell fühlt man sich besser betreut, je mehr Zeit investiert wird.
Regelmäßige Probleme und Stress sind eine Belastung für Herz und psychische Gesundheit. Meine Schwester hat eine Herzkrankheit und soll einmal in Jahr in Krankenhaus für die kardiologischen Untersuchungen liegen. Ich informiere mich aber gleichzeitig, ob Psychotherapie hier hilfsbereit sein könnte. Danke für die Info.
Mein Freund klagt über Enge, die er in seinem Herzen verspürt. Er war in letzter Zeit gestresst, daher frage ich mich, ob er vielleicht mit Herzproblemen aufgrund von Stress zu tun hat. Ich werde diesen Artikel über stressbedingte Herzprobleme mit meinem Freund teilen und ihm empfehlen, sich mit einem Arzt zu treffen.
Das sieht aus wie eine schöne Saunalandschaft in einem Hotel. Die Stühle in dem Raum sehen ziemlich bequem aus. Meine Eltern versuchen, ein Hotel zu finden, in dem sie übernachten können, und ich glaube, sie würden gerne in einem Hotel übernachten, das eine Sauna hat.
Das ist wirklich eine interessante Geschichte. Bei uns in der Familie hatten wir auch etwas Ähnliches und im letzten Jahr beschwerte sich mein Vater oft über ein Gefühl der Beklemmung im Bereich des Herzens. Wir haben ihm dann geraten zu seinem Kardiologen in Salzburg zu gehen, um sich über diese Beschwerden zu unterhalten. Was uns auch Sorgen machte, war, dass wir in der Familie schon Herzinfarkt Fälle hatten und deswegen sehr auf solche Anzeichen achten müssen. Nach verschiedenen Untersuchungen kam dann heraus, dass es psychische Belastung war, weil mein Vater mit seinem Unternehmen immer im Stress war und sehr viel arbeitete. Er hat dann selbst gemerkt, dass es so nicht weitergehen konnte und seinen Lebensstil geändert. Damit wurde alles besser und heute hat er auf jeden Fall mehr Lebensqualität, auch wenn er noch arbeitet. Danke für diesen Beitrag.
Danke, dass Sie über die Möglichen Konsequenzen von Stress hinweisen. Unglaublich, dass wie in dem Beispiel solche gravierenden somatischen Belastungen heraus resultieren. Da meine Oma schon einen Herzinfarkt hatte, werde ich ab einem gewissen alter einen Check – Up durchführen lassen.